Razzia sur la chnouf : Un patient nommé désir (OFFERT !)
N°39 – Choix d’avenir : quel progrès ? Quel travail ? Quelle information ?
Une campagne en cours de Médecins du Monde, dénonce les prix exorbitants de certains traitements médicamentaux. Les traitements visés par cet appel à pétition sont principalement l’hépatite C (virale) et le cancer.
Qu’ils soient curatifs pour certaines pathologies graves, ou qu’ils rendent chroniques des maladies normalement mortelles, Médecins du Monde considèrent que rien ne justifie ces prix hors-sol, les marges en pourcentage à trois ou quatre chiffres, ce qui exclut un nombre très important de malades de ces traitements qui pourraient les sauver ou les soigner.
Pour ce qui concerne l’hépatite C, les taux de guérison frisent les 100 %, généralement entre 95 % et 98 %, avec éventuellement une suite curative sur d’autres molécules pour finaliser la cure.
Alors, d’où viennent ces molécules providentielles ? Quels sont les coûts de recherche et développement ? Quelles marges dégagent ces nouveaux traitements ? Et enfin, qui décide du prix final qui sera affecté à ces médicaments et sur quels critères ?
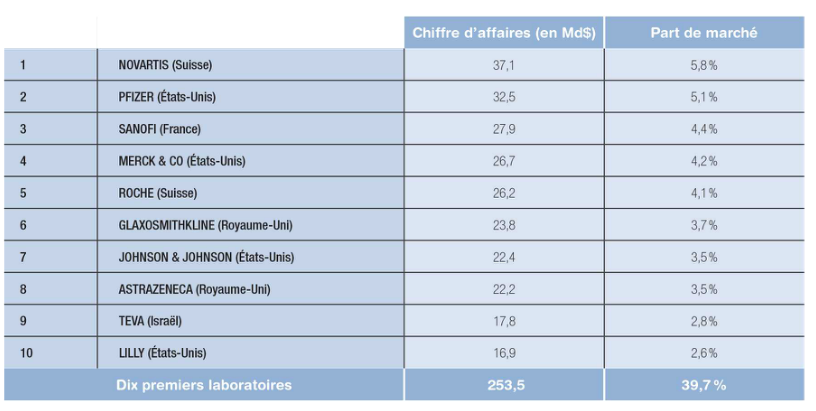
Le bilan de santé des laboratoires pharmaceutiques :
Merci pour le bilan, duquel on dira qu’en gros c’est plutôt confortable pour les actionnaires.
En 2012, par exemple, les 20 plus grandes entreprises pharmaceutiques ont gagné 112 milliards d’euros. Gagné, cela veut dire ramasser ce qui reste quand tout a été payé, on parle bien de bénéfices et non de chiffre d’affaire.
C’est bien plus que l’industrie du luxe, comme LVMH, Kering, Prada ou Rolex avec ses 20 milliards d’euros, ou que l’industrie du pétrole avec ses 100 milliards d’euros. Sanofi par exemple, l’un des tout premiers groupes pharmaceutiques mondiaux en chiffre d’affaires a atteint les 33 milliards d’euros en 2013.
Jean-Paul Vernant hématologue praticien à la Pitié-Salpêtrière déclare à ce sujet :
« Par rapport à l’industrie du luxe, l’industrie pharmaceutique fait à peu près deux fois plus de bénéfices par rapport au chiffre d’affaires tous les ans (…) En 2004, les médicaments contre le cancer représentaient 24 milliards de dollars ; en 2008, 40 milliards ; en 2014, 80 milliards sur un total de 650 milliards du coût des médicaments ».
De fait, le problème est politique, économique et éthique.
Voici par exemple le discours d’un manager d’une équipe de commerciaux d’un laboratoire :
« Ton job, c’est de suivre ta performance, c’est de suivre ton produit, c’est de voir où il va, selon ses concurrents, selon le marché, selon la pathologie, et de tout mettre en œuvre pour maximiser le chiffre d’affaires. »
On note ici une nette distorsion entre la notion de service de santé et celle de maximiser le chiffre, entre l’objectif d’un traitement médical et l’objectif d’un industriel de la pharmacie (valeur d’usage et valeur d’échange), et c’est donc cette ingérence du monde financier et de la philosophie économique libérale rentabiliste qui pollue et dénature le service de santé originel.
Ici, dans cet univers capitaliste et financier, dans la nature de ce système purement économique, on traite de façon non éthique le médicament, comme s’il s’agissait du pétrole, d’un produit de luxe, d’une voiture ou d’un smartphone. Car on y retrouve les mêmes actionnaires pour piloter les groupes. Par exemple, Loreal reste le principal actionnaire de Sanofi depuis que Total s’en est désengagé. Tant que les valeurs éthiques passeront après les valeurs économiques et financières, le contrôle des médicaments échappera aux principaux intéressés, c’est à dire les médecins et les malades.
Le prix des médicaments
Petit tour d’horizon sur les prix pratiqués par les laboratoires pharmaceutiques, et des raisons évoquées pour les justifier.
L’hépatite C est une maladie du foie, causée par le virus VHC, qui peut entraîner cirrhose ou cancer du foie : 185 millions de personnes sont infectées dans le monde et 350 000 meurent de ses complications hépatiques, selon l’OMS.
Pour traiter l’hépatite C, deux des traitements curatifs les plus utilisés sont le Sovaldi et l’Harvoni.
Le Sovaldi mis sur le marché par le laboratoire américain Gilead et dont le principe actif est le sofosbuvir, est proposé à 13 667 euros la boîte de 28 comprimés (soit 41 000 euros pour 12 semaines). Sachant qu’au final, les coûts de production par cachet chez Gilead n’est pas supérieur à 2,5 €, on est en droit de se demander où va la colossale différence !
Pas mieux sur l’Harvoni du même laboratoire Gilead, quand à lui composé de deux molécules, le lédipasvir et le sofosbuvir, et qui est délivré au tarif de 15 677€ pour quinze jours (soit 94 062€ pour 12 semaines) ! Le traitement peut s’étaler sur 12 ou 24 semaines.
Il est intéressant de noter que l’Algérie a élaboré et mis à la disposition le Sofos® 400, générique du sofosbuvir pour des patients vivant en Algérie et en dehors via une plateforme mise en ligne par les Laboratoires BEKER et peut être commandé sous le régime d’usage personnel. Le prix d’une boîte de 28 comprimés est de 600 euros pour 12 semaines, soit 70 fois moins cher que le Sovaldi … et 1568 fois moins cher que l’Harvoni pour le même principe actif !
En ce qui concerne la leucémie (LMC Ph+, LAL Ph+) ou les Tumeurs Stromales gastro-intestinales (GIST), le laboratoire Novartis a mis au point le Glivec, dont la cure s’élève à 90 000€, et a attaqué l’Inde qui a mis au point un générique de son principe actif nommé Imatinib vendu 10 fois moins cher ! Quant au cancer, le Laboratoire MSD France propose le Keytruda, traitement atteignant le plafond de 100 000 € annuel avec le Pembrolizumab pour principe actif, dont il y a fort à parier qu’un générique sortira sous peu à des tarifs moins prohibitifs.
Car les arguments mis en avant par ces laboratoires pour justifier de tels débordements de prix sont d’une part assez cyniques et d’autre part absolument faux.
Ils défendent d’abord très sereinement le fait que les prix surévalués de certains traitements s’expliquent par leur effet curatif. Comme la guérison des patients à plus ou moins long terme (entre 3 mois ou six mois, voire une année) tarit leur source de ventes et donc de revenus, il leur est nécessaire de marger un maximum afin de tirer du profit avant que celui-ci ne s’étiole jusqu’à disparaître. Traire la vache avant qu’il ne soit trop tard !
D’autre part, ils invoquent les énormes investissements en R&D (recherche et développement) qu’il faut bien amortir avant de passer par la case profit. Nous verrons que cet argument est doublement erroné et travesti ci-après, puisqu’en réalité ce qui est recherché ce sont les marges sur les clients fortunés au détriment des plus modestes et surtout des systèmes de santé étatiques mutualisés…
Les coûts réels :
Si on observe les tableaux de résultats des entreprises pharmaceutiques, on s’aperçoit que les coûts en recherche et développement sont en fait très surestimés lors des campagnes de propagande des laboratoires pour justifier les prix qu’ils proposent pour leur demande de mise sur le marché.
En effet, ces coût n’atteignent que 16, 08 % du chiffre d’affaire. Cette industrie gonfle donc ce poids de la recherche pour se justifier. De plus, un certain nombre de ces molécules sont issues de la recherche fondamentale, recherche financée par l’État. Ces 16,08 % sont surtout constitués de recherche en essais cliniques et se subdivisent en 15,5 % de recherches cliniques (incluant la recherche et la rémunération de médecins et des groupes test) et à peine 1,5% en recherche fondamentale.
Alors, qu’est-ce qui pèse sur les prix ?
Le nombre d’employés dans les secteurs du marketing et de la vente est le double voire le triple de ceux qui travaillent à la recherche et développement. C’est ainsi que le prix d’un médicament anticancéreux correspond au coût du marketing pour le promouvoir, et non pas à la recherche et au développement !
C’est donc le SGA (Selling, General and Administration : vente, frais généraux et administration) qui est de très loin le poste le plus important, supérieur au coût de la R&D et surtout à celui de production. Ce coût du SGA est à hauteur de 27,21 % du coût final des comptes de résultats du médicament.
Conclusion claire à tirer sur ces observations : L’industrie dépense plus pour nous faire acheter ses produits et rémunérer ses dirigeants et actionnaires que pour produire et en chercher de nouveaux.
Qui fixe les prix au final ? :
En France, les prix des médicaments remboursables sont totalement administrés par l’État. Et c’est le Comité économique des produits de santé (le C.E.P.S.) qui a le dernier mot.
L’ANSM (Agence nationale de sécurité du médicament) a elle pour objectif d’offrir un accès équitable à l’innovation pour tous les patients, et doit aussi garantir la sécurité des produits de santé sur le long terme, depuis les essais cliniques jusqu’à leur mise sur le marché tout en gardant un œil sur leurs effets sur le long terme.
Pour fixer les prix, le CEPS réunit paritairement des membres du ministère de la santé, de l’économie, de la recherche et de l’industrie, ainsi que des représentants des caisses d’assurance maladie et des assurances complémentaires. Ces derniers sont majoritaires au sein de la commission. Les laboratoires pharmaceutiques ne sont jamais représentés. Les membres doivent remplir une déclaration publique d’intérêts afin d’éviter tout conflit d’intérêt avec les décisions prises sur les propositions de prix exprimées par les laboratoires (voir lien dans la partie sources sous l’article).
Mais à regarder de près ces déclarations d’intérêts… on devient vite perplexe !
Un nombre non négligeable de membres sont intervenants « bénévoles » aux ateliers de Giens par exemple. Ces tables rondes annuelles, sont financées par Ariis (Alliance pour la Recherche et l’Innovation des Industries de Santé) et Aviesan (Alliance pour les sciences de la vie et de la santé). Ariis, sur son site, affiche ses liens de financements, et on y retrouve quasiment tous les laboratoires pharmaceutiques. Il en va de même avec Aviesan qui expose ses liens avérés avec les laboratoires et l’industrie pharmaceutiques et les pharmaciens.
D’autres membres ont des relations avec LEEM (les entreprises du médicament), où ils interviennent en tant qu’animateurs ou conférenciers « bénévoles ». LEEM regroupe les entreprises du secteur de l’industrie pharmaceutique en France. La vision du LEEM est une approche qui reste libérale et industrielle du secteur du médicament, sous couvert d’éthique. On peut lire sur son site, dans la section « Qui sommes nous ? » :
« A l’échelon national, il (NdlR : LEEM) adhère à la Fédération Française des Industries de Santé (FEFIS) et par l’intermédiaire de celle-ci au Mouvement des Entreprises de France (MEDEF). » Le ton est donné !
Dans le détail, certains membres ont travaillé à un moment donné pour l’industrie pharmaceutique, par exemple dans les groupes FLB, Guerbet, Sanofi, Coe Rexode (Centre d’observation économique et de Recherche pour l’Expansion de l’économie et le Développement des Entreprises : concept libéral), Lilly, Kamedis conseil (analyse du marché des médicaments), Roche ou Abbvie.
D’autres ont été aussi intervenants ou conférenciers à l’IFIS (Institut de Formation des Industries de Santé), entreprise de formation pour l’industrie pharmaceutique (dont managériale, gestionnaire, juridique et fiscale…) ou à l’AFIPA (Association française de l’industrie pharmaceutique) qui représente les industriels qui produisent et commercialisent des produits de santé disponibles en pharmacie sans ordonnance (médicaments, dispositifs médicaux et compléments alimentaires d’automédication).
D’autres encore ont directement des liens familiaux avec des groupes pharmaceutiques, et un membre en particulier est un actionnaire important de SANOFI.
Vous pouvez trouver toutes ces déclarations d’intérêts sur les sites des organes du secteur, ce qui témoigne globalement d’un manque de distance entre les décideurs et les profiteurs. Le désengagement (ou la complicité ?) de l’Etat, le manque de veille sanitaire éclairée et indépendante ont ainsi permis de nombreux scandales sanitaires. Se souvient-on des scandales du Stalinon (1957), de la Thalidomide (1962), du Distilbène (1977), du Prozac (1994), de la Cérivastatine (2001), du Vioxx (2004), du Mediator (2012), sans parler du sang contaminé (1991), des implants mammaires PIP (1991), de la Dépakine (2016), etc ?
Sont-ce les conflits d’intérêts, le lobbies pharmaceutiques qui mènent à ces abus de coûts et ces scandales sanitaires ? Est-ce l’incurie de l’État ou une volonté de ne pas contrecarrer les intérêts des firmes, des industriels ?
Toujours est-il que la preuve est faite que rien ne justifie cette politique de prix exorbitants des laboratoires, et surtout rien ne justifie l’acceptation du C.E.P.S. et l’ANSM des conditions imposées par les laboratoires, ni le peu de réactivité publique lors du surgissement de désastres sanitaires.
Toujours plus de voies pour le profit :
Dernier point et non des moindres, les nouvelles voies prises par le marketing pour faire toujours plus de profit et jouer paradoxalement sur la rentabilité des molécules.
Un rapport récent de Business Insights dénonce la propension des laboratoires à créer des marchés de « nouvelles maladies ». Le marketing des majors du secteur ciblent aujourd’hui les bien-portants. Ainsi, les vagues à l’âme de la vie quotidienne sont devenus des troubles psychiques médicalisables, le sommeil, les ennuis passagers de digestion, de forme physique, de douleurs musculaires ou articulaires sont devenues, par « principe de précaution », des maladies potentiellement à apparaître donc à médicaliser à outrance.
Pour une simple raison : faire croire aux bien-portants qu’ils sont des malades en devenir qui s’ignorent est une source de profit inépuisable pour les bourses et actionnaires avides. Apparaît alors le concept de « sujet à risque » ; être « sujet à risque » étend le domaine du médicalisable, et ce qui était autrefois acceptable quoique gênant devient aujourd’hui nécessairement affaire de médecine et de traitement. Et la foule des « malades potentiels » voit son nombre exploser pour le plus grand profit de l’industrie pharmaceutique qui a usé pour cela de campagnes agressives, avec le soutient des gouvernants, voire du corps médical.
Le ressort utilisé pour accrocher les futurs clients (et non plus les futurs malades) est la peur. Peur du gras, peur du suicide, peur de la crise cardiaque, peur de l’AVC, peur de l’âge et du dépérissement des os et des muscles, peur de la dépression… peur d’une mort prématurée. Ce nouveau marché apporte des profits se chiffrant en milliards de dollars.
Parallèlement, la nouvelle réponse à la mise à disposition du domaine public après dix années de vente de molécules, est la création des « mee-too ». Quand une molécule est tombée dans le domaine public et qu’elle est donc vendue sous forme de génériques beaucoup moins cher, c’est une perte sèche pour les laboratoires. Il procèdent donc à un léger changement de la molécule, la différenciant ainsi de la première. Mais cette molécule est considérée comme nouvelle, et est donc proposée comme telle à l’ANSM et la CEPS.
Ces deux organismes, dont on a évoqué le fonctionnement partial plus haut, doivent décider si le « nouveau » médicament apporte un plus par rapport à la molécule précédente, bien qu’elle en soit plus que proche. Et une bonne partie obtient le feu vert pour se retrouver vendue bien plus cher que le générique, ainsi repartant pour dix à quinze années après l’AMM (Autorisation de Mise sur le Marché) de bons et loyaux bénéfices.
Du coup, les laboratoires diminuent risques et coûts de recherches, gardent des prix élevés, ce qui plaît aux actionnaires qui voient plus leur intérêt dans les dividendes que dans la santé publique.
Mais tout cela se fait clairement au dépend de la recherche de nouveaux traitements innovants, plus ambitieux, plus efficaces, et couvrant d’autres pathologies encore en souffrance de traitements, telles les orphelines.
Par exemple, 7 médicaments inhibiteurs de la tyrosine kinase ALK en développement dans des cancers qui ne concernent que quelques milliers de patients par an aux États-Unis ont été développés. L’énergie et l’argent dépensés pour ces quasi-clones manquent ailleurs, pour des besoins sanitaires non couverts
Epilogue :
En 2000, Glaxo Wellcome, groupe pharmaceutique anglais aujourd’hui nommé GSK après le rachat de Smithkline Beecham en 2000 avait menacé au Ghana un fabricant indien qui avait proposé un combiné AZT + 3TC à un programme d’accès aux traitements VIH/SIDA concernant quelques dizaines de personnes.
Bristol-Myers-Squibb a déposé en 2000, un recours administratif visant à empêcher les centres publics de santé de se fournir en d4T, un médicament anti-VIH majeur, auprès du fabricant national, qui offrait un prix inférieur de plus de 40% au prix pratiqué par BMS. Pourtant, BMS ne jouissait même pas d’un brevet ou d’une licence sur la d4T au Costa Rica.
Quelques années plus tard, l’Institut Pasteur, faute de subventions, a stoppé net ses recherches en Afrique sur la bilharziose, maladie parasitaire due à un ver hématophage, pour manque de rentabilité, et qui touche 180 millions d’individus infectés et provoque 280 000 décès chaque année. Les laboratoires n’étaient pas intéressés par la recherche, les populations vivant sous le seuil de pauvreté ne pouvant s’acheter les médicaments, et les Etats concernés ne prenant pas en charge la santé publique.
Pourtant, lors de l’épidémie due au virus Ebola qui a démarré en 2013 en Guinée et qui a duré deux ans, dès que le virus est sorti d’Afrique, très vite, une solution a été trouvée ; En décembre 2014, les Hôpitaux universitaires de Genève annoncent que les 34 premiers volontaires participant à un essai clinique du vaccin expérimental canadien contre le virus Ebola ont bien toléré l’injection.
Nos vies valent-elles leurs profits ? Combien vaut la vie d’un habitant des pays pauvres, sur-exploité par les pays du Nord, vivant sous le seuil de pauvreté, par rapport aux dividendes des actionnaires ? Autant de questions dont le monde du fric-roi a des réponses toutes conçues sur lesquelles nous avons le devoir de nous informer et de nous opposer !
Sources :
https://leprixdelavie.medecinsdumonde.org/fr/
http://www.ouvertures.net/les-profits-hors-norme-de-l´industrie-pharmaceutique-font-debat/
http://www.franceinfo.fr/emission/le-vrai-du-faux/2015-2016/l-industrie-pharmaceutique-fait-plus-de-benefices-que-l-industrie-du-luxe-16-03-2016-07-15
http://www.monde-diplomatique.fr/2015/01/RAVELLI/51928
Selling Sickness. How Drug Companies Are Turning Us All Into Patients, Allen & Unwin, Crows Nest (Australie), 2005.
http://www.pourquoidocteur.fr/Articles/Question-d-actu/11304-Hepatite-C-le-nouveau-medicament-n-ameliore-pas-le-service-rendu
http://social-sante.gouv.fr/ministere/declarations-publiques-d-interets/comite-economique-des-produits-de-sante-ceps/article/ceps-section-medicaments
http://tempsreel.nouvelobs.com/sante/20140708.OBS3032/solvadi-le-medicament-qui-coute-2-50-euros-a-produire-et-que-le-labo-veut-vendre-650-euros.html
Les organes de l’industrie pharmaceutique :
http://www.leem.org/bilan-economique-des-entreprises-du-medicament-edition-2014
http://www.ateliersdegiens.org/presentation/
http://www.ariis.fr/ariis/nos-membres/
http://www.aviesan.fr/aviesan/accueil/menu-header/partenariats-industriels
http://www.ifis.asso.fr
http://www.ifis.fr
http://www.afipa.org/1-afipa-automedication/151-qui-sommes-nous/130-les-laboratoires-pharmaceutiques.aspx